※プロモーションを含みます
11回目はST低下(ST depression)です。
狭心症やその他の疾患について解説します。
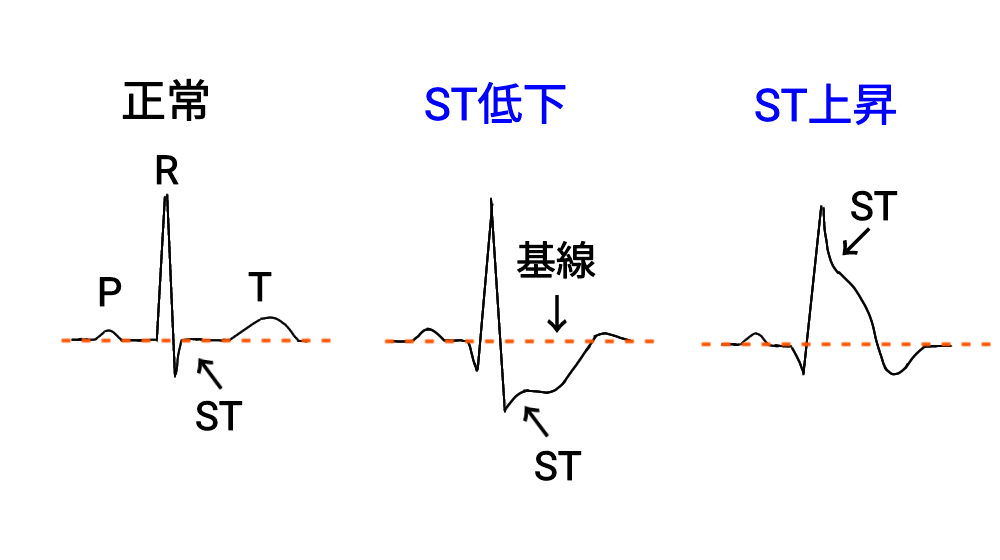
ST
ST低下
ST低下とは?
ST低下:基線(等電位線:TP line)から0.5mm以上のSTが下降すること(aVRは除く)。
通常、虚血や伝導障害、電解質異常などで見られます。
STが低下する疾患・病態(ゴロ付き)
S くも膜下出血(脳血管障害) SAH
B 脚ブロック Bundle branch block
W WPW症候群
L 左室肥大 Left ventricular hypertrophy
D ジギタリス効果 Digitalis effect
H 肥大型心筋症 Hypertrophic cardiomyopathy
I 狭心症 Ischemia
R 右室肥大 Right ventricular hypertrophy
急鏡 急性心筋梗塞の鏡像変化
心内 心内膜下梗塞
人 人工ペースメーカー調律(心室)
カリ 低カリウム血症 Hypokalemia
非 非特異的ST-T変化
※心室性期外収縮では、QRSと逆向きのT波を示しますが、通常これをST低下とは言いません。
ゴロ STが低下する疾患
各疾患の頭文字をとります
ソフトバンク(SB)と(W)ライブドアホールディングス(LDH)がIR(IR)を誘致しようとしたが急遽(急鏡)しらない(心内)人(人)がカリカリ(カリ)とじゃまをし、誘致非ず(非)すげーテンション低下!(ST低下)
noteに心電図ゴロをまとめました。是非、ご覧ください↓

ST低下の形(パターン)
ST低下にはいくつかのパターンがあります。
| 型 | 形状 | 主な原因・特徴 |
|---|---|---|
| down-sloping型(下行型) | STが低下、さらに下行していく | 明確な虚血を示唆。運動負荷試験で陽性パターン。 |
| horizontal型(水平型) | STが水平に低下 | 虚血性変化の代表。労作性狭心症で典型的。 |
| up-sloping型(上行型) | STがゆるやかに上昇しながら基線に戻る | 軽度・非特異的な変化。生理的頻脈や運動時にも見られる。 |
| strain型(ストレイン型) | ST低下+陰性T波(深い・左右非対称) | 左室肥大や右室肥大に伴う。虚血ではない。 |
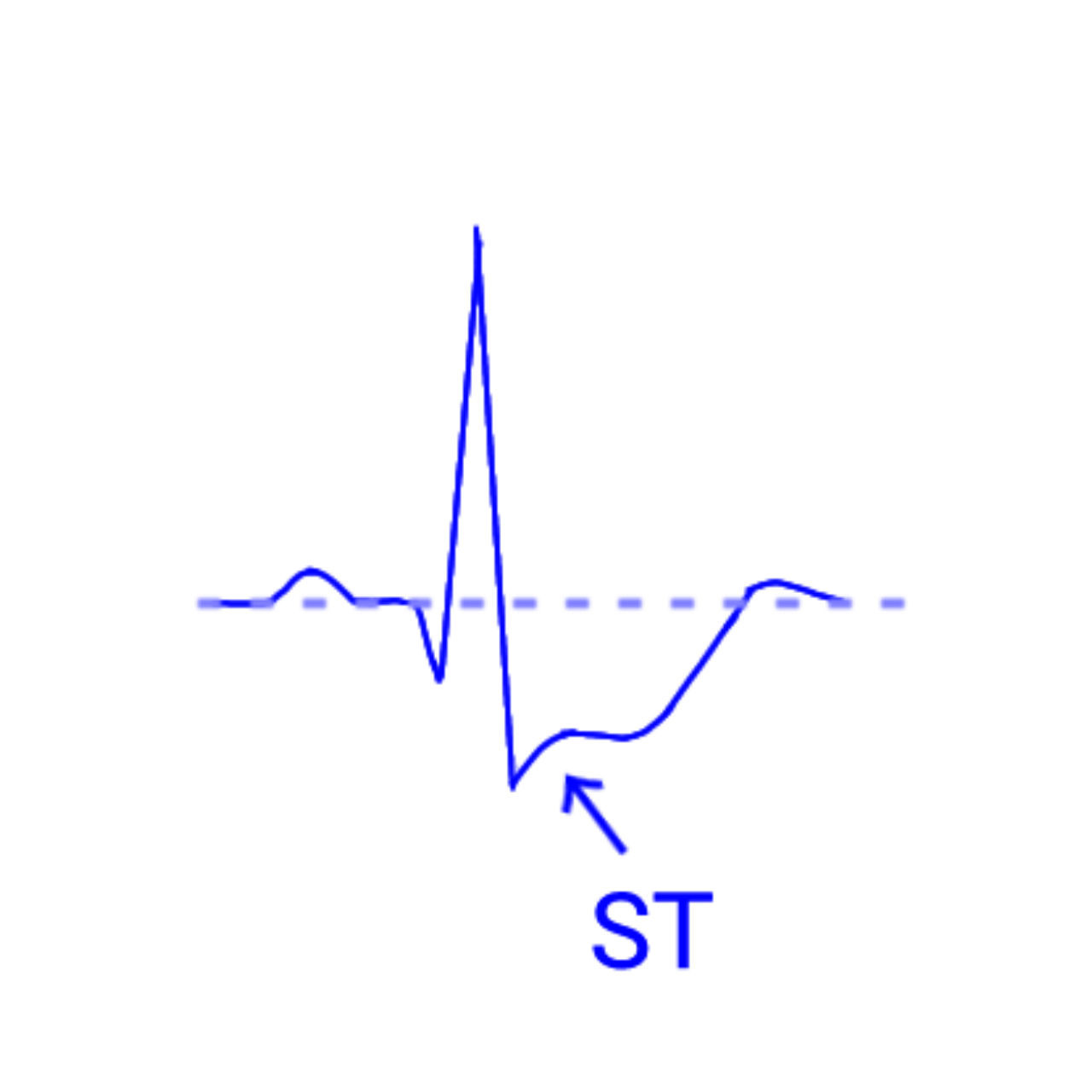
| 盆状降下型(scooped型) | STがなだらかに下がり、盆状になる | ジギタリス効果に特徴的。中毒ではなく治療域でも見られる。 |
狭心症
狭心症は、心筋の酸素需要と供給のバランス異常により生じます。
・労作性狭心症:階段の昇り降りや重い荷物を運ぶなどの労作時に発症します。
・安静時狭心症:安静時に発症します。
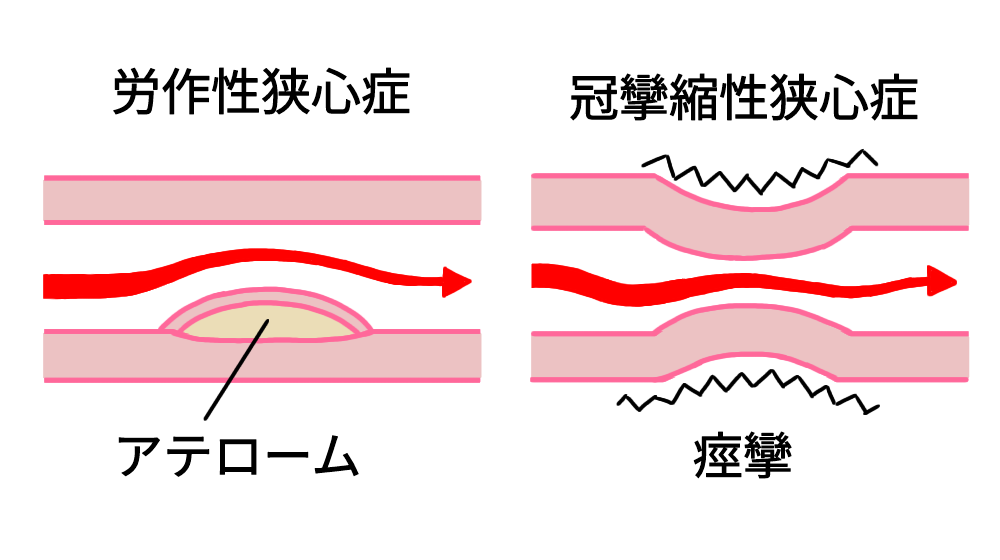
狭心症の原因は、冠動脈硬化による器質的狭窄や冠攣縮による冠血流低下が原因です。
労作性狭心症=器質性狭心症
冠動脈の器質的な狭窄が原因。
労作により心筋の酸素需要が供給を超えると胸痛を生じ、心電図変化が現れます。
安静時の心電図は正常です。
症状:胸痛、動悸、息切れ。
胸痛は胸部全体に感じることが多く、持続時間は通常15分以下。
背中や腹部への放散痛も 見られることがあります。
原因:冠動脈硬化症、大動脈弁閉鎖不全症など
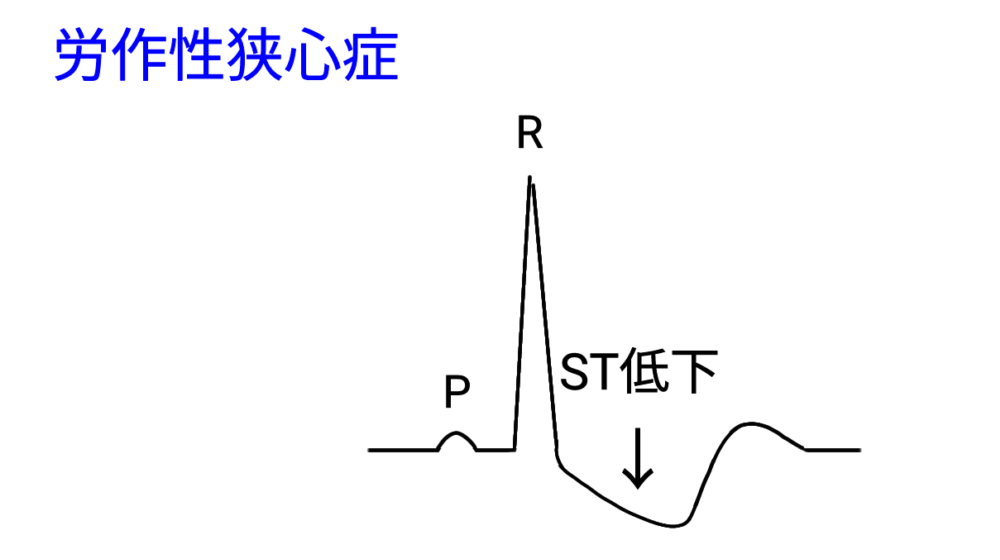
心電図所見:
運動負荷や労作によって心筋虚血が誘発され、主にⅡⅢaVF・V4~V6でST低下が見られる。
ST低下のパターンは、水平型(horizontal)または下行型(down sloping)になる。
非発作時の心電図は正常。
※ST低下の鏡像としてST上昇が生じることはない。
※頻拍時の虚血判定 洞性頻脈、心房頻拍、心房粗動、心房細動時にも必ずST低下、ST上昇をチェックする。しかし、AVRT、AVNRT時のST判定は難しい。
検査:冠動脈造影、負荷心筋シンチ
治療:
発作時はニトログリセリンの舌下投与を行います。
非発作時には主にβ遮断薬が使用されます。(経過によっては冠攣縮の合併も考慮し、硝酸イソソルビドやCa拮抗薬を併用することがあります。)
冠血栓の予防には低用量のアスピリン製剤を投与することもあります。
血行再建術(冠動脈バイパス術、PTCA)を検討することがあります。
安静時狭心症=冠攣縮性狭心症 異型狭心症
安静時に胸痛を生じます。
冠動脈の攣縮(痙攣)が原因となります。
安静時狭心症の典型例が異型狭心症です。
症状:胸痛、動悸、息切れ。
胸痛は胸部全体に感じることが多く、持続時間は通常15分以下。
背中や腹部への放散痛も見られることがあります。
原因:冠動脈の攣縮が主な原因で、通常、労作とは無関係です。糖尿病、高脂血症、飲酒、喫煙などが関与することがあります。
夜間、早朝、安静時に発作を生じやすいのが特徴です。
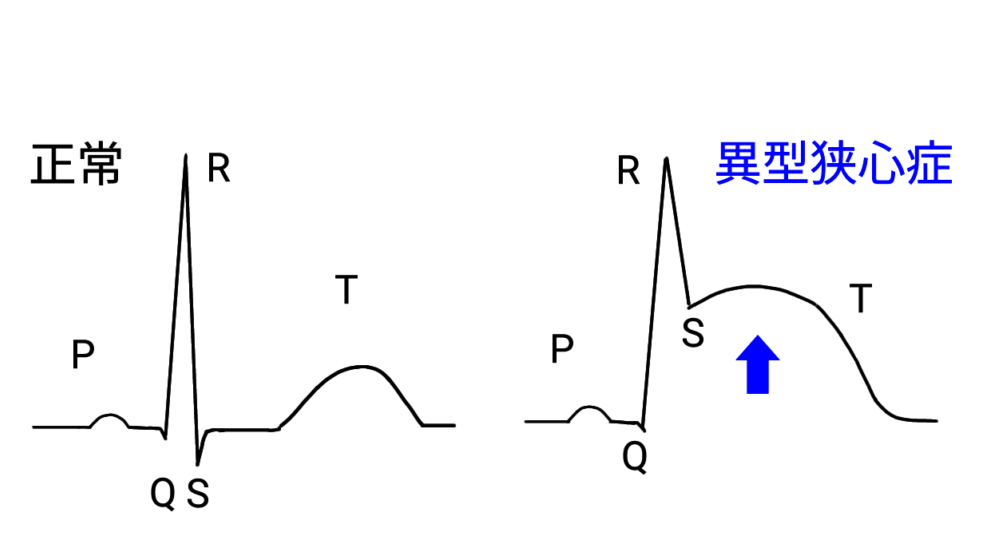
異型狭心症の心電図所見:
発作時にSTが上昇する。
STとTが融合して単相曲線状となる。短時間で変化する。
異常Q波なし。陰性T波なし。mirror imageあり。
虚血部位に対応する誘導でSTが上昇する。
鑑別(心電図所見):急性心筋梗塞、心膜炎、Brugada型心電図(症候群)
検査:Holter心電図、冠動脈造影など
診断:
Holter心電図が有用です。
治療:
発作時にはニトログリセリンの舌下投与を行います。
非発作時には硝酸イソソルビド、Ca拮抗薬が使用されます。
改善がない場合は、ニコランジルも併用されます。
×β遮断薬は冠攣縮を増悪させるため使用しません。
🔹STが低下する代表的疾患の解説
くも膜下出血(SAHなど脳血管障害)
脳血管障害では交感神経が異常に興奮し、カテコラミンが過剰分泌されます。
このカテコラミン心筋症により、心筋の再分極異常が生じ、ST低下・T波陰転化・QT延長などを示すことがあります。
ST変化は虚血性とは異なり、びまん性(全体的)に出現するのが特徴です。
脚ブロック(Bundle branch block)
脚ブロックでは心室内伝導が遅延するため、再分極の方向が正常と異なります。
その結果、QRSと逆向きのST-T変化(discordant pattern)が出現します。
例えば右脚ブロックではV1〜V3でST低下、左脚ブロックではV5〜V6でST低下が見られます。
虚血ではなく**二次的変化(二次性ST変化)**です。
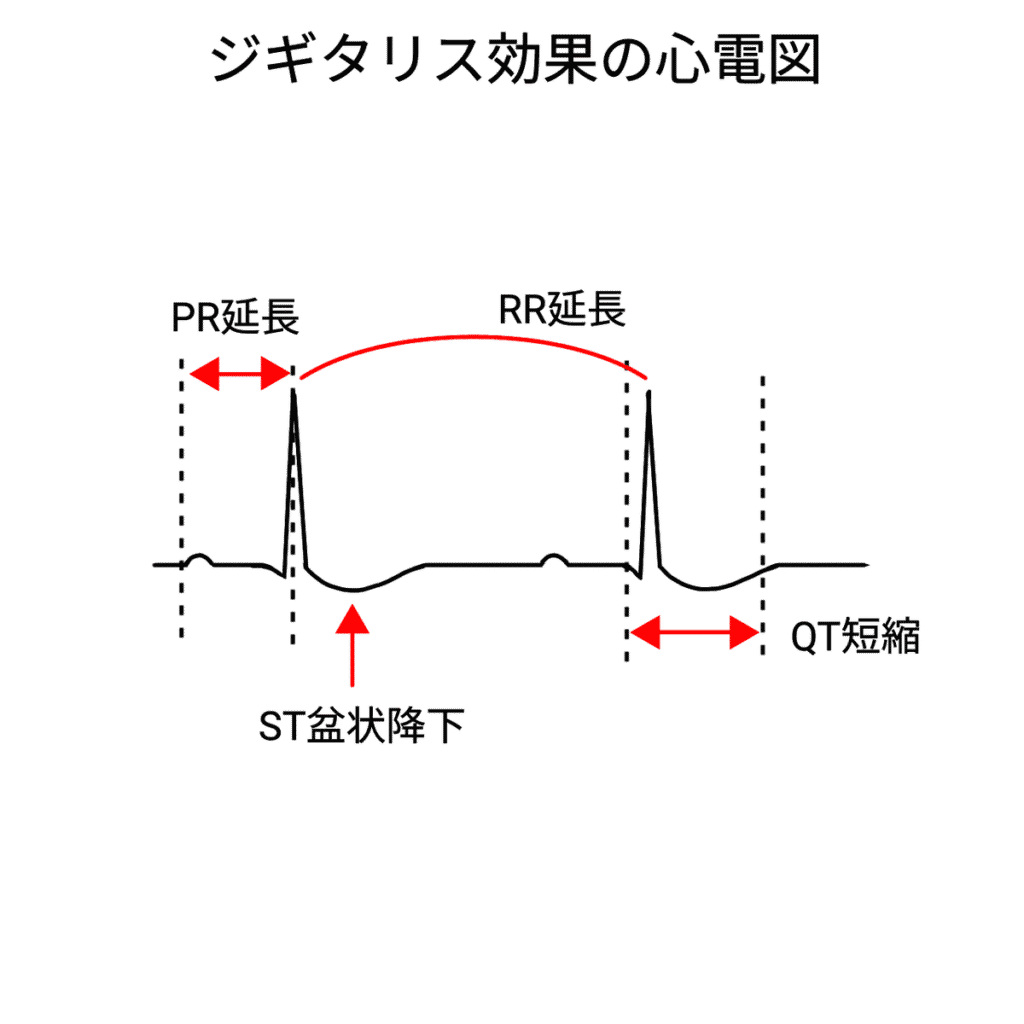
ジギタリス効果(Digitalis effect)
ジギタリスは心筋のNa⁺/K⁺-ATPaseを抑制し、活動電位の再分極を変化させます。
これによりST部分がなだらかに下降し、盆状(scooped)ST低下を呈します。
陰性T波を伴うこともありますが、治療域内での変化であり中毒ではありません。
(ジギタリス中毒では不整脈などが出現します。)
左室肥大(Left ventricular hypertrophy)
左室肥大では心筋量が増加し、再分極過程が延長・不均一化します。
これによりST低下+陰性T波が現れる、いわゆる「ストレイン型(strain pattern)」を示します。
高電位QRSを伴い、主にI aVL・V5V6で確認されます。
低カリウム血症(Hypokalemia)
細胞外K⁺が低下すると再分極が遅延し、ST低下・T波平低化・U波出現が見られます。
ST低下+T波平坦化+U波の3点セットが特徴。
重症ではQT延長(実際にはQU延長)を呈します。
(心筋虚血と間違えやすいので注意!)
急性心筋梗塞の鏡像変化(Reciprocal change)
ST上昇型心筋梗塞(STEMI)では、対側誘導に**ST低下の鏡像変化(mirror image)**が現れます。
たとえば下壁梗塞(Ⅱ,Ⅲ,aVFでST上昇)では、V1〜V3やI,aVLでST低下が見られます。
虚血による一次性変化であり、他のST低下とは意味が異なる点に注意。
人工ペースメーカー調律(心室ペーシング)
ペースメーカー刺激では心室が異常な経路で興奮するため、再分極が遅延しQRSと反対方向のST-T変化を示します。
特にV1〜V3でST低下・T波陰転が見られます。
これも脚ブロックと同様、二次性ST変化です。
まとめ(補強版)
| 種類 | ST低下の機序 | 特徴・ポイント |
|---|---|---|
| くも膜下出血 | 交感神経過剰 → カテコラミン心筋障害 | びまん性ST低下・QT延長 |
| 脚ブロック | 伝導遅延 → 再分極方向の逆転 | QRSと逆向きのST低下(二次性) |
| ジギタリス効果 | 再分極変化 | 盆状(scooped)ST低下 |
| 左室肥大 | 心筋量増加 → 再分極遅延 | Strain型ST低下+陰性T |
| 低カリウム血症 | 再分極遅延 | ST低下+平坦T+U波 |
| 急性心筋梗塞(鏡像) | 対側誘導での反映 | ST上昇部位の反対でST低下 |
| ペースメーカー調律 | 異常伝導 | QRSと逆向きのST低下 |
皆さん本当にお疲れ様でした。
↓心電図検定1級合格に必要な知識のnoteです。是非、ご覧になってください。








コメント